Cancer de la thyroïde
Une question, un doute, besoin d’un avis médical ? Contactez notre secrétariat médical
Le cancer de la thyroïde est une pathologie qui reste encore peu connue du grand public, bien qu’il s’agisse du cancer endocrinien le plus fréquent. Grâce aux avancées de la médecine et à une meilleure sensibilisation, le pronostic de ce type de cancer est aujourd’hui excellent dans la majorité des cas. Cet article a pour objectif de vulgariser les connaissances médicales pour permettre à chacun de mieux comprendre cette maladie, ses symptômes, les populations à risque, les traitements disponibles et les stratégies de suivi pour prévenir les rechutes.
Rôles et fonctions de la thyroïde
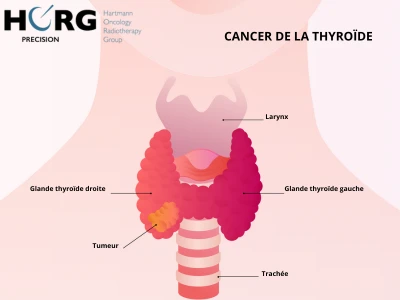
La thyroïde est une petite glande en forme de papillon située à la base du cou, juste en dessous de la pomme d’Adam. Elle joue un rôle essentiel dans la régulation du métabolisme en produisant des hormones : la thyroxine (T4) et la triiodothyronine (T3). Ces hormones influencent le rythme cardiaque, la température corporelle, la digestion et bien d’autres fonctions vitales.
Lorsque des cellules de la thyroïde se mettent à croître de façon incontrôlée, on parle de cancer thyroïdien. Contrairement à d’autres cancers, celui-ci évolue lentement dans la majorité des cas, ce qui permet un dépistage et une prise en charge souvent précoces.
Les différents types de cancer de la thyroïde
Il existe plusieurs formes de cancers thyroïdiens, chacune avec ses particularités, son pronostic et son traitement :
- Le carcinome papillaire : c’est la forme la plus fréquente (environ 80 % des cas). Il évolue lentement et présente un très bon pronostic, notamment chez les personnes jeunes. Il peut se propager aux ganglions lymphatiques, mais reste généralement bien maîtrisable par les traitements.
- Le carcinome folliculaire : représentant environ 10 à 15 % des cancers thyroïdiens, il touche surtout les personnes âgées. Moins fréquent que le papillaire, il peut s’étendre aux os et aux poumons, mais il est également de bon pronostic si traité rapidement.
- Le carcinome médullaire : cette forme plus rare (environ 5 % des cas) se développe à partir des cellules C de la thyroïde qui produisent la calcitonine. Il peut être sporadique ou d’origine héréditaire, notamment dans le cadre de syndromes génétiques appelés NEM (néoplasies endocriniennes multiples).
- Le carcinome anaplasique : très rare (moins de 2 %), ce type de cancer est particulièrement agressif. Il touche principalement les personnes âgées et son pronostic est beaucoup plus réservé.
Les symptômes du cancer de la thyroïde
L’un des aspects les plus déroutants du cancer de la thyroïde est son évolution souvent silencieuse. De nombreux patients ne présentent aucun symptôme notable, et le cancer est souvent découvert de manière fortuite lors d’un examen d’imagerie réalisé pour une autre raison.
Cependant, certains signes doivent alerter :
- La présence d’un nodule au niveau du cou, généralement indolore. Il peut s’agir d’un gonflement visible ou seulement palpable.
- Une sensation de gêne dans la gorge ou des difficultés à avaler si le nodule devient volumineux.
- Un changement de la voix, notamment un enrouement persistant, peut indiquer que la tumeur appuie sur les nerfs récurrents laryngés.
- Une toux chronique sans cause évidente, ou des douleurs dans la région cervicale.
- Des ganglions enflés dans le cou, révélateurs d’une extension du cancer aux structures lymphatiques voisines.
Ces symptômes ne sont pas spécifiques au cancer et peuvent correspondre à d’autres pathologies bénignes, mais leur persistance justifie une consultation médicale.
Qui est à risque ? Les facteurs de prédisposition
Le cancer de la thyroïde peut toucher tout le monde, mais certains facteurs augmentent le risque de développer cette maladie :
- Le sexe féminin : les femmes sont trois fois plus touchées que les hommes. Cette prédominance pourrait s’expliquer par les fluctuations hormonales au cours de la vie.
- L’exposition aux radiations, notamment durant l’enfance, constitue un facteur de risque bien établi. Les traitements radiothérapeutiques au niveau de la tête et du cou, ou les accidents nucléaires, en sont des exemples.
- L’hérédité : certaines formes, comme le carcinome médullaire, peuvent être transmises génétiquement. La recherche de mutations génétiques est alors primordiale pour la famille.
- La carence ou l’excès d’iode dans l’alimentation : bien que rare en France grâce à la supplémentation en iode du sel, ce facteur joue un rôle dans certaines régions du monde.
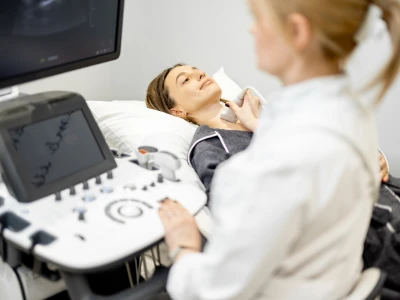
Comment est posé le diagnostic ?
Le diagnostic du cancer de la thyroïde repose sur une série d’examens complémentaires. Tout commence généralement par la découverte d’un nodule, lors d’une palpation ou d’une échographie cervicale. L’échographie permet d’analyser la forme, la taille et les caractéristiques du nodule.
Lorsque l’aspect est suspect, le médecin procède à une cytoponction, c’est-à-dire un prélèvement de cellules à l’aide d’une fine aiguille, guidée par échographie. Ces cellules sont ensuite analysées au microscope pour rechercher la présence de cellules cancéreuses.
D’autres examens peuvent être réalisés pour compléter le bilan :
- Une prise de sang pour mesurer les taux d’hormones thyroïdiennes et de calcitonine (en cas de suspicion de cancer médullaire).
- Une scintigraphie thyroïdienne ou une IRM, dans les cas complexes ou avancés.
- Un scanner thoracique ou cervico-facial, si une extension est suspectée.
Quels sont les traitements possibles ?
Le traitement du cancer de la thyroïde dépend du type histologique, de la taille de la tumeur, de son extension locale et de l’âge du patient. La stratégie thérapeutique est décidée en réunion de concertation pluridisciplinaire.
Chirurgie
Le traitement de référence reste la thyroïdectomie, c’est-à-dire l’ablation partielle ou totale de la glande thyroïde. Elle permet d’éliminer la tumeur, et si nécessaire, les ganglions atteints.
Traitement à l’iode radioactif
Après la chirurgie, un traitement par iode radioactif peut être proposé pour détruire les cellules thyroïdiennes résiduelles. Ce traitement est particulièrement efficace dans les cancers papillaires et folliculaires.
Hormonothérapie substitutive
Puisque la thyroïde a été retirée, les patients doivent prendre à vie un traitement de substitution hormonale (lévothyroxine) pour remplacer les hormones naturelles.
Radiothérapie ou chimiothérapie
Ces traitements sont rarement utilisés, sauf dans les formes avancées ou agressives, comme les carcinomes anaplasiques.
Le suivi post-traitement et la prévention des rechutes
Le suivi est une étape cruciale. Il permet de détecter précocement une éventuelle récidive, mais aussi d’ajuster les traitements hormonaux.
Ce suivi repose sur :
- Des consultations régulières avec bilan sanguin (TSH, thyroglobuline, anticorps anti-thyroglobuline).
- Des échographies cervicales de contrôle.
- Parfois, des scintigraphies ou des PET-scan, en cas de doute sur une rechute.
Les récidives sont rares, surtout si le traitement initial a été bien conduit. Pour limiter les risques, il est recommandé d’adopter une bonne hygiène de vie, d’éviter l’exposition aux radiations inutiles, et pour les formes héréditaires, d’effectuer un dépistage familial.